
Disturbi Correlati
Quali sono disturbi correlati all’insulinoresistenza?
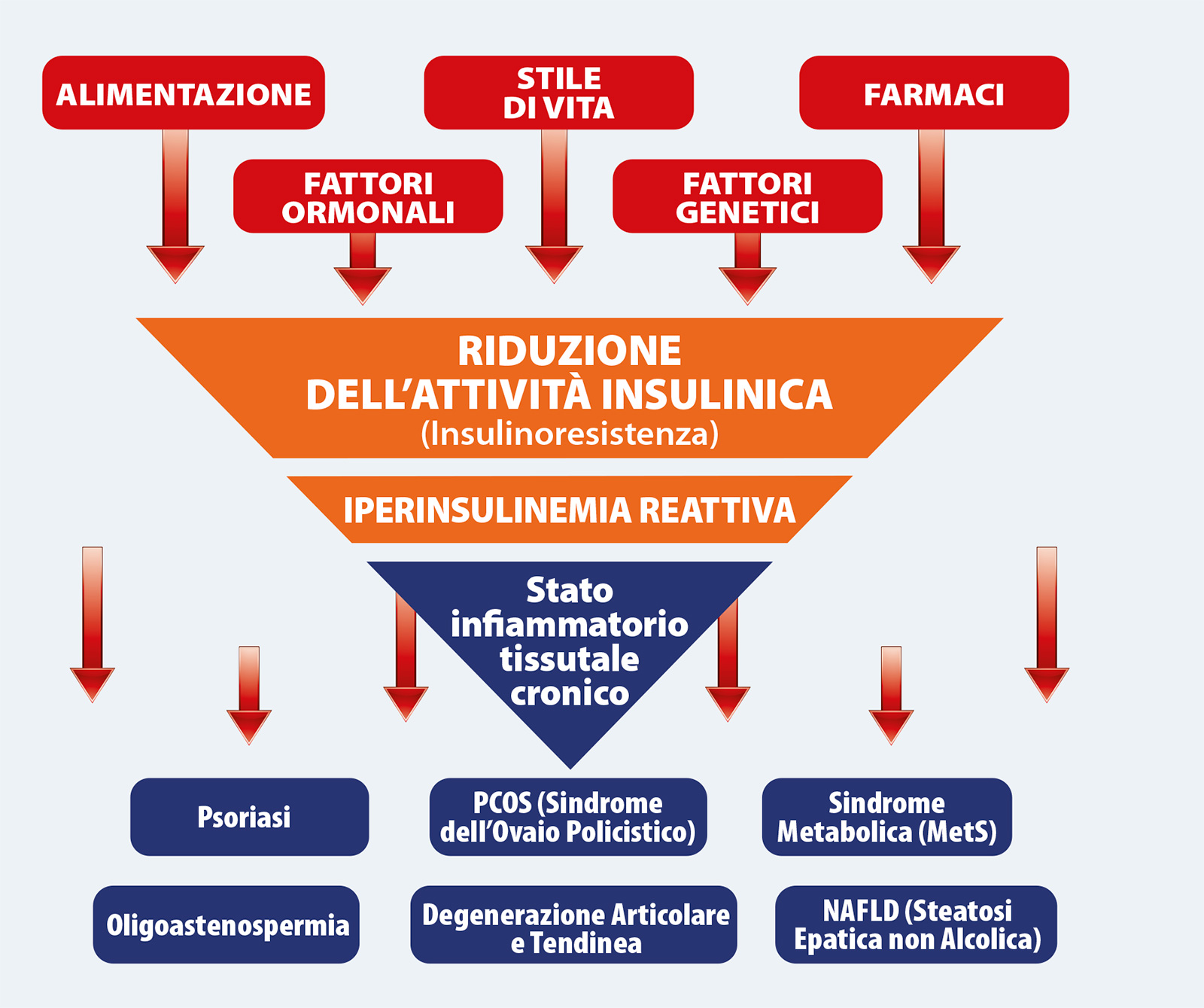
Le patologie legate all’insulino-resistenza sono numerose e riguardano svariati organi e distretti corporei, apparentemente indipendenti tra loro, come ad esempio la cute, gli apparati gastrointestinale, urogenitale e muscoloscheletrico e il sistema nervoso. I processi patogenetici coinvolti sono a loro volta interconnessi tra loro tramite relazioni complesse che si snodano nello scenario del metabolismo e della sua regolazione.
In questa sezione vengono discusse ed approfondite alcune delle patologie legate all’insulino-resistenza, ovvero la Sindrome Metabolica (MetS), la Psoriasi, la Steatosi Epatica non Alcolica (NAFLD), la Sindrome dell’Ovaio Policistico (PCOS), l’Oligoastenospermia, la Vescica Iperattiva e l’Incontinenza Urinaria da Urgenza, la Degenerazione Articolare e Tendinea, la Fibromialgia.
Sindrome Metabolica (MetS)
La sindrome metabolica (MetS, Metabolic Syndrome) viene definita come un insieme di alterazioni metaboliche connesse all’insulinoresistenza, che rappresentano fattori di rischio per lo sviluppo di patologie cardiovascolari (CVD), diabete, insufficienza renale e altre ancora. I fattori predisponenti sono cinque, e la MetS viene diagnosticata qualora tre dei cinque parametri sussistano allo stesso tempo:- Circonferenza addominale (“waist circumference”) ≥ 102cm nell’uomo e ≥ 89cm nella donna;
- Trigliceridi ≥ 150mg/dL;
- Glicemia a digiuno ≥ 100mg/dL;
- HDL (High Density Lipoprotein) < 40-50mg/dL;
- Ipertensione sistolica > 135mmHg.

I difetti metabolici che caratterizzano la MetS sono riconducibili ad uno stato infiammatorio cronico di bassa intensità e pro-trombotico cronico predisponente alla deposizione di placche aterosclerotiche. La corretta produzione di adipochine (specifiche citochine rilasciate dalle cellule del tessuto adiposo) sembra venire intaccata dall’ipertrofia patologica del tessuto adiposo e dal suo accumulo in sedi anomale. Le adipochine possono essere di natura pro- oppure anti-infiammatoria. Esempi di adipochine appartenenti al primo gruppo sono la leptina, il TNF-α, la IL-6 (Interleuchina-6), la resistina; mentre esempi di adipochine del secondo gruppo sono l’adiponectina, l’omentina e l’SFRP5.
Esiste una forte correlazione tra le dislipidemie (alterazioni del quadro lipidico che affliggono gran parte della popolazione) e l’insulino-resistenza. Negli Stati Uniti, infatti, secondo un sondaggio compiuto tra il 2003 e il 2006, approssimativamente il 53% degli adulti manifesta anomalie lipidiche. La netta maggioranza dei soggetti con disordini metabolici (tra cui ricordiamo ad esempio ipertrigliceridemia, ipercolesterolemia, ipertensione, iperuricemia, intolleranza al glucosio) presenta insulinoresistenza.
Psoriasi
La psoriasi è una malattia della pelle caratterizzata dall’iperproliferazione dei cheratinociti e da uno stato infiammatorio cronico mediato dai linfociti-T (che risultano iperattivati). La prevalenza globale è compresa tra il 2% e il 4%.La psoriasi viene considerata uno stato patologico di pre-diabete, e l’insorgenza della resistenza all’insulina sembrerebbe essere il perno attorno cui ruotano le comorbidità tipiche della psoriasi stessa. Pazienti psoriatici con tolleranza al glucosio nella norma presentano sia insulino resistenza che rischio elevato di sviluppare diabete di tipo 2 (TD2), aterosclerosi, ipertensione e obesità. È importante sottolineare che la riduzione dell’indice PASI (Psoriasis Area and Severity Index), parametro che quantifica la gravità dell’affezione, corrisponde alla riduzione del punteggio di HOMA-IR. Tale osservazione avvalora ulteriormente la visione che la psoriasi rappresenti una condizione di pre-diabete.

Steatosi Epatica non Alcolica (NAFLD)
La steatosi epatica non alcolica (NAFLD, Non Alcoholic Fatty Liver Disease) si manifesta con l’accumulo di grasso nelle cellule epatiche di pazienti che non presentano abuso di alcol. È una malattia che colpisce tra il 20% e il 35% degli adulti nel mondo occidentale, ma colpisce anche adolescenti e bambini.L’infiammazione cronica di bassa intensità che caratterizza l’insulino resistenza è alla base dell’infiammazione epatica che caratterizza la possibile evoluzione della steatosi epatica in Epatite Steatosica (o Steatoepatite). Tale patologia può a sua volta evolvere in fibrosi epatica, cirrosi epatica, carcinoma epatocellulare o insufficienza epatica grave (il cui trattamento elettivo è il trapianto). Il circolo vizioso di eventi che porta all’insorgenza della NAFLD, e potenzialmente al suo aggravarsi, si ritiene abbia inizio proprio con l’accumulo di grassi in eccesso e parallelamente l’aggravarsi dell’iperinsulinemia. A questo proposito, l’obesità svolge un ruolo centrale in quanto l’accumulo di grasso viscerale comporta sia l’incremento dell’insulinemia che lo sviluppo di insulino-resistenza da parte degli adipociti, con conseguente lipolisi e peggioramento dello stato di accumulo di acidi grassi liberi (FFA). L’accumulo di FFA nel fegato determina un aumento della reazione di β-ossidazione all’interno dei mitocondri che sfocia nella produzione di Radicali Liberi (ROS) e, dunque, in stress ossidativo. A loro volta, i ROS amplificano la cascata infiammatoria in atto stimolando il rilascio di ulteriori citochine infiammatorie (tra cui IL-6, IL-1β, resistina, TNF-α). Un simile circolo vizioso di stress ossidativo/infiammazione determina l’instaurarsi della cascata di eventi che provoca un danno irreversibile alle cellule epatiche.

Sindrome dell’Ovaio Policistico (PCOS)
La sindrome dell’ovaio policistico (PCOS) è una patologia complessa e multifattoriale la cui origine risiede nella combinazione di componenti sia metaboliche che ormonali (ad esempio l’eccessivo rilascio di ormoni androgeni). La PCOS è caratterizzata dalla coesistenza di almeno 2 delle seguenti alterazioni: iperandrogenismo, anovulazione cronica, morfologia policistica dell’ovaio. Secondo dati risalenti al 2005, la sindrome dell’ovaio policistico ha una prevalenza globale di circa il 6-10%. Si tratta della principale causa di infertilità ed è associata ad un aumentato rischio di insorgenza di insulinoresistenza (IR), sindrome metabolica (MetS), diabete di tipo 2 (TD2), cancro dell’endometrio, malattie cardiovascolari, ipertensione, dislipidemia, anomalie nella cascata di coagulazione del sangue. Per quanto riguarda la correlazione tra PCOS e MetS, la prevalenza della MetS è più elevata tra donne affette da PCOS che tra donne sane di età paragonabile. Prendendo in considerazione il fattore “BMI” (Body Mass Index), all’interno del gruppo di pazienti con PCOS, la MetS diventa più prevalente in caso di sovrappeso.
- la capacità antiossidante è ridotta,
- i livelli di insulina nel sangue appaiono elevati (iperinsulinemia),
- il quadro lipidico risulta alterato, così come il livello di resistenza all’insulina,
- il rischio di sviluppare intolleranza al glucosio e malattie cardiovascolari è significativamente più elevato che in donne “magre” (ovvero con BMI paragonabile) senza PCOS, presumibilmente a causa della permanenza dell’aumento delle citochine pro-infiammatorie che promuovono l’instaurarsi di aterosclerosi.
Ovaio Microfollicolare e/o Micropolicistico
È una condizione estremamente frequente caratterizzata dalla presenza di follicoli e/o microcisti in numero variabile, spesso superiore ad 8 e da sintomatologia sfumata. Anche in queste manifestazioni l’insulinoresistenza sembra spesso svolgere un ruolo centrale.Oligoastenospermia
L’oligoastenospermia definisce la condizione in cui il numero e la vitalità degli spermatozoi nel liquido seminale appaiono ridotte, compromettendo di conseguenza il grado di fertilità maschile. Si ritiene che l’insulino resistenza possa svolgere un ruolo centrale in questa alterazione; la via di segnalazione insulinica contribuisce infatti:• al mantenimento delle cellule del Sertoli (una tipologia di cellule che apporta sostegno e nutrimento ai tubuli seminiferi all’interno dei testicoli),
• ai meccanismi alla base della produzione di sperma,
• al corretto rilascio di testosterone,
• alla motilità della coda dello spermatozoo.

A sua volta, la carenza di testosterone sembrerebbe aggravare ulteriormente l’insulinoresistenza alla base della MetS, compromettendo il metabolismo del glucosio, inducendo l’accrescimento anomalo del tessuto adiposo, ed esasperando così lo stress ossidativo mitocondriale e la risposta infiammatoria. Un’indagine condotta nel 2019 rivela che la frequenza di diagnosi della MetS è significativamente più alta nel caso di uomini che soffrono di infertilità (~18%) rispetto a uomini fertili (~6%). Numerosi studi clinici, pre-clinici o in vitro mettono in relazione la cura della MetS con l’incremento del livello di fertilità maschile.
Vescica Iperattiva e Cistite Interstiziale
Numerosi studi confermano il ruolo dell’insulinoresistenza nella patogenesi della Vescica Iperattiva (Overactive Bladder) e nell’Incontinenza Urinaria da Urgenza (Urge Incontinence) ad essa associata. Si ritiene infatti che l’infiammazione cronica di bassa intensità e lo stress ossidativo associati all’insulino-resistenza svolgano un ruolo determinante. In un’indagine epidemiologica, è stata dimostrata un’associazione tra l’aumento di proteina C-reattiva e la vescica iperattiva sia per gli uomini che per le donne e ha ipotizzato un ruolo dell’infiammazione. Altri studi hanno evidenziato livelli urinari elevati di mediatori dell’infiammazione in pazienti di sesso femminile affette da vescica iperattiva. È noto inoltre che l’insulino resistenza causi l’iperattività del sistema simpatico, e l’iperattività simpatica è il principale riscontro neuropatologico nei pazienti con vescica iperattiva. A sostegno, è stata confermata un’importante associazione tra l’attività del sistema simpatico e l’insulinoresistenza.Condropatie e Tendinopatie
Le condropatie e tendinopatie (i.e. la degenerazione articolare e tendinea) sono patologie estremamente diffuse. Tali condizioni patologiche sono caratterizzate dalla progressiva degenerazione delle articolazioni dovuta all’infiammazione cronica delle membrane sinoviali che rivestono internamente la capsula articolare, e alla degradazione della cartilagine articolare ialina (tessuto composto da cellule cartilaginee immerse in una matrice di collagene e proteoglicani), dei tendini, dei legamenti, dei menischi e della capsula articolare. Numerosi studi epidemiologici e sperimentali sia in vivo che in vitro hanno documentato un importante ruolo dell’insulinoresistenza nella genesi e progressione di queste patologie in relazione alla sopravvivenza e all’attività dei sinoviociti e dei macrofagi articolari.
Fibromialgia
La fibromialgia (FM) è una condizione di dolore cronico associata a una ridotta forza muscolare, che può portare a incapacità funzionale e un rischio maggiore di cadute. Sono diversi gli studi che evidenziano l’associazione tra fibromialgia ed un aumentato rischio di obesità centrale, alti livelli di trigliceridi e segni di insulino resistenza.Esistono prove a sostegno del fatto che alcune alterazioni comuni all’insulino-resistenza (tra cui le alterazioni dell’AMPK nei fibroblasti di pazienti con fibromialgia) potrebbero svolgere un ruolo importante in questa patologia. Queste alterazioni includono diminuita fosforilazione di AMPK, ridotta biogenesi mitocondriale, ridotto consumo di ossigeno, ridotti livelli di espressione di enzimi antiossidanti e disfunzione mitocondriale.
Bibliografia
Bonora, E., Kiechl, S., Willeit, J., Oberhollenzer, F., Egger, G., Targher, G., Alberiche, M., Bonadonna, R. C., & Muggeo, M. (1998). Prevalence of insulin resistance in metabolic disorders: The Bruneck Study. Diabetes, 47(10), 1643–1649.Brazzelli, V., Maffioli, P., Bolcato, V., Ciolfi, C., D’Angelo, A., Tinelli, C., & Derosa, G. (2021). Psoriasis and Diabetes, a Dangerous Association: Evaluation of Insulin Resistance, Lipid Abnormalities, and Cardiovascular Risk Biomarkers. Frontiers in Medicine, 8, 605691.
Dai, W., Ye, L., Liu, A., Wen, S. W., Deng, J., Wu, X., & Lai, Z. (2017). Prevalence of nonalcoholic fatty liver disease in patients with type 2 diabetes mellitus: A meta-analysis. Medicine, 96(39), e8179.
Ford, E. S., Giles, W. H., & Dietz, W. H. (2002). Prevalence of the Metabolic Syndrome Among US Adults: Findings From the Third National Health and Nutrition Examination Survey. JAMA, 287(3), 356.
Goyal, M., & Dawood, A. (2017a). Debates regarding lean patients with polycystic ovary syndrome: A narrative review. Journal of Human Reproductive Sciences, 10(3), 154.
Gyldenløve, M., Storgaard, H., Holst, J. J., Vilsbøll, T., Knop, F. K., & Skov, L. (2015). Patients with psoriasis are insulin resistant. Journal of the American Academy of Dermatology, 72(4), 599–605.
He, Z., Yin, G., Li, Q. Q., Zeng, Q., & Duan, J. (2021). Diabetes Mellitus Causes Male Reproductive Dysfunction: A Review of the Evidence and Mechanisms. In Vivo, 35(5), 2503–2511.
Hu, Y., Zhu, Y., Lian, N., Chen, M., Bartke, A., & Yuan, R. (2019). Metabolic Syndrome and Skin Diseases. Frontiers in Endocrinology, 10, 788.
Jäger, S., Jacobs, S., Kröger, J., Stefan, N., Fritsche, A., Weikert, C., Boeing, H., & Schulze, M. B. (2015). Association between the Fatty Liver Index and Risk of Type 2 Diabetes in the EPIC-Potsdam Study. PLOS ONE, 10(4), e0124749.
Karadag, A. S., Ertugrul, D. T., Kalkan, G., Bilgili, S. G., Celik, H. T., Takci, Z., Balahoroglu, R., & Calka, O. (2013). The Effect of Acitretin Treatment on Insulin Resistance, Retinol-Binding Protein-4, Leptin, and Adiponectin in Psoriasis Vulgaris: A Noncontrolled Study. Dermatology, 227(2), 103–108.
Le Donne, M., Metro, D., Alibrandi, A., Papa, M., & Benvenga, S. (2019). Effects of three treatment modalities (diet, myoinositol or myoinositol associated with D-chiro-inositol) on clinical and body composition outcomes in women with polycystic ovary syndrome. European Review for Medical and Pharmacological Sciences, 23(5), 2293–2301.
Lotti, F., Marchiani, S., Corona, G., & Maggi, M. (2021). Metabolic Syndrome and Reproduction. International Journal of Molecular Sciences, 22(4), 1988.
Marušić, M., Paić, M., Knobloch, M., & Liberati Pršo, A.-M. (2021). NAFLD, Insulin Resistance, and Diabetes Mellitus Type 2. Canadian Journal of Gastroenterology and Hepatology, 2021, 1–9.
Michalek, I. M., Loring, B., & John, S. M. (2017). A systematic review of worldwide epidemiology of psoriasis. Journal of the European Academy of Dermatology and Venereology, 31(2), 205–212.
Minozzi, M., Nordio, M., & Pajalich, R. (2013). The Combined therapy myo-inositol plus D-Chiro-inositol, in a physiological ratio, reduces the cardiovascular risk by improving the lipid profile in PCOS patients. European Review for Medical and Pharmacological Sciences, 17(4), 537–540.
Montesi, L., Moscatiello, S., Malavolti, M., Marzocchi, R., & Marchesini, G. (2013). Physical activity for the prevention and treatment of metabolic disorders. Internal and Emergency Medicine, 8(8), 655–666.
Naldi, L., & Mercuri, S. R. (2010). Epidemiology of comorbidities in psoriasis. Dermatologic Therapy, 23(2), 114–118.
Singh, S., Young, P., & Armstrong, A. W. (2017). An update on psoriasis and metabolic syndrome: A meta-analysis of observational studies. PLOS ONE, 12(7), e0181039.
Tchetina, E. V., Markova, G. A., & Sharapova, E. P. (2020). Insulin Resistance in Osteoarthritis: Similar Mechanisms to Type 2 Diabetes Mellitus. Journal of Nutrition and Metabolism, 2020, 1–16.
Tóth, P. P., Potter, D., & Ming, E. E. (2012). Prevalence of lipid abnormalities in the United States: The National Health and Nutrition Examination Survey 2003–2006. Journal of Clinical Lipidology, 6(4), 325–330.
Wan, M. T., Shin, D. B., Hubbard, R. A., Noe, M. H., Mehta, N. N., & Gelfand, J. M. (2018). Psoriasis and the risk of diabetes: A prospective population-based cohort study. Journal of the American Academy of Dermatology, 78(2), 315-322.e1.